Cortesía del Dr. Mrtin Arissol, Podólogo Vascular Principal y Biocomposites®
Historia Clínica
Paciente masculino de 70 años con antecedentes de hipertensión, enfermedad vascular periférica (EVP) y diabetes mellitus tipo II. Ingresó inicialmente por una infección piógena en el hallux derecho, que culminó en la amputación del mismo. Fue dado de alta con tratamiento antibiótico y seguimiento en la clínica de pie.
Tras varias semanas con antimicrobianos orales y revisiones semanales, el paciente regresó con una infección de tejidos blandos en el sitio de amputación, la cual había progresado al segundo dedo. El equipo multidisciplinario determinó que la herida no había respondido al tratamiento médico instaurado. El paciente otorgó su consentimiento para amputar el segundo dedo.
En las muestras profundas de tejido y hueso se aislaron Proteus mirabilis y Pseudomonas aeruginosa, ambas resistentes a ciprofloxacino oral. Antes de que se pudiera establecer un plan terapéutico definitivo, el paciente decidió darse de alta voluntaria y no acudió a consulta durante dos semanas.
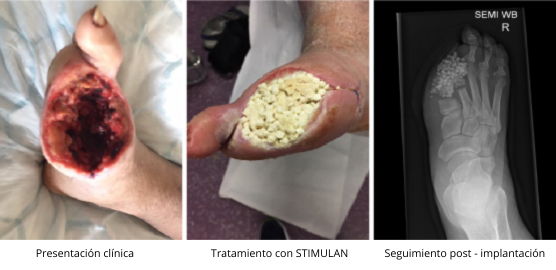
Tratamiento
La superficie de la herida presentaba una capa de biofilm, pero se encontraba clínicamente estable, sin celulitis ascendente y sin datos de sepsis. El podólogo realizó un desbridamiento quirúrgico hasta tejido granular sano y sangrante. Posteriormente, se aplicaron 10 cc de STIMULAN mezclado con antibiótico directamente en la herida.
Las perlas de STIMULAN se cubrieron con Adaptic Touch (apósito de silicona no adherente) y se fijaron con cinta Mefix. Para el control del exudado, se aplicó una segunda capa con gasa estéril, Soffban y vendaje crepé. Las perlas de STIMULAN se dejaron en sitio para permitir su reabsorción completa en tejido y hueso. Se suspendió el tratamiento antibiótico oral e intravenoso.
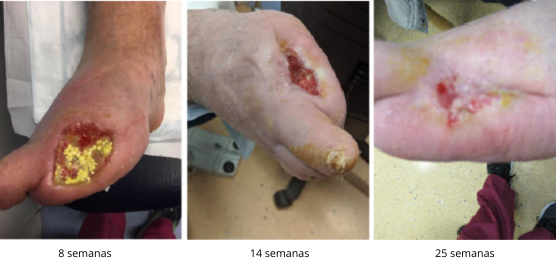
Resultado
La herida mostró una evolución favorable, con adecuada mineralización ósea y una cortical íntegra observada en la radiografía simple. Durante el proceso de cicatrización, el paciente requirió únicamente un breve ciclo de antibióticos orales (7 días) por una probable infección superficial en la misma zona, sin complicaciones.
A las 25 semanas, la herida había cicatrizado por completo. El paciente y su esposa expresaron una clara satisfacción clínica con la evolución del caso, dado el nivel de complejidad. El paciente fue dado de alta a seguimiento local sin necesidad de una nueva hospitalización.